Jako doświadczony terapeuta integracji sensorycznej, wiem, jak ważne jest zrozumienie procesu terapeutycznego przez rodziców i opiekunów. Ten artykuł ma na celu przybliżenie praktycznego przykładu indywidualnego planu terapii integracji sensorycznej, jego kluczowych elementów, celów oraz konkretnych ćwiczeń i zabaw. Mam nadzieję, że będzie on cennym źródłem wiedzy zarówno dla rodziców, którzy chcą lepiej zrozumieć wsparcie oferowane ich dziecku, jak i dla studentów czy początkujących terapeutów szukających inspiracji i praktycznych wskazówek.
Indywidualny plan terapii integracji sensorycznej to klucz do wsparcia rozwoju dziecka poznaj jego strukturę i przykłady
- Plan terapii SI jest zawsze indywidualny, oparty na szczegółowej diagnozie (wywiad, kwestionariusze, obserwacja kliniczna).
- Zawiera cele ogólne i szczegółowe, przypisane do poszczególnych układów zmysłowych (przedsionkowego, proprioceptywnego, dotykowego i innych).
- Wskazuje konkretne ćwiczenia i zabawy dostosowane do indywidualnych potrzeb dziecka.
- Kluczowym elementem wspierającym terapię jest "dieta sensoryczna" zestaw aktywności do wykonywania w domu.
- Sesje terapeutyczne trwają zazwyczaj 45-60 minut, odbywają się 1-2 razy w tygodniu i mają charakter nauki przez zabawę.
- Postępy dziecka są monitorowane przez terapeutę i rodziców, a co około pół roku zaleca się rediagnozę.
Zanim powstanie plan: Jak wygląda profesjonalna diagnoza sensoryczna?
Zanim w ogóle pomyślimy o stworzeniu indywidualnego planu terapii integracji sensorycznej, musimy przeprowadzić profesjonalną i kompleksową diagnozę. W Polsce proces ten zazwyczaj obejmuje kilka kluczowych etapów, które pozwalają terapeucie na dogłębne poznanie profilu sensorycznego dziecka. To właśnie na podstawie tych informacji, a nie na ogólnych założeniach, budujemy całą strategię terapeutyczną. Diagnoza jest fundamentem, bez którego terapia nie byłaby skuteczna ani bezpieczna.
Wywiad, kwestionariusze i obserwacja kliniczna: Co terapeuta musi wiedzieć o Twoim dziecku?
Pierwszym i niezwykle ważnym krokiem jest szczegółowy wywiad z rodzicami. To podczas tej rozmowy zbieram informacje o rozwoju dziecka od momentu poczęcia, przebiegu ciąży i porodu, wczesnych etapach rozwoju, przebytych chorobach, a także o codziennym funkcjonowaniu dziecka w domu i przedszkolu/szkole. Pytam o jego preferencje, trudności w jedzeniu, ubieraniu się, zabawie, reakcje na bodźce sensoryczne wszystko, co może wskazywać na specyficzne wzorce przetwarzania sensorycznego.Następnie rodzice proszeni są o wypełnienie kwestionariuszy sensomotorycznych. Są to zestawy pytań, które pozwalają usystematyzować obserwacje dotyczące zachowań dziecka w różnych sytuacjach sensorycznych. Kwestionariusze te często dotyczą reakcji na ruch, dotyk, dźwięki, światło, smak, zapach, a także umiejętności motorycznych i społecznych. Ich analiza dostarcza cennych danych ilościowych i jakościowych, które uzupełniają obraz uzyskany z wywiadu.
Kluczowym elementem diagnozy jest także Obserwacja Kliniczna oraz, w zależności od wieku i potrzeb dziecka, wybrane Testy Południowo-Kalifornijskie (SCSIT). Podczas Obserwacji Klinicznej, w specjalnie przygotowanej sali, terapeuta obserwuje spontaniczną aktywność dziecka oraz jego reakcje na konkretne zadania ruchowe i sensoryczne. Ocena obejmuje m.in. równowagę, koordynację, napięcie mięśniowe, reakcje posturalne, planowanie motoryczne, a także reakcje na stymulację dotykową czy przedsionkową. Testy SCSIT to z kolei zestandaryzowane narzędzia, które pozwalają na obiektywną ocenę funkcji sensorycznych i motorycznych w odniesieniu do norm rozwojowych.
Indywidualizacja ponad wszystko: Czemu plan terapii jednego dziecka nie zadziała u innego?
Z mojego doświadczenia wynika, że każde dziecko jest unikalne, a jego profil sensoryczny to złożona mozaika mocnych stron i wyzwań. Właśnie dlatego plan terapii SI musi być ściśle indywidualny. Nie ma dwóch identycznych dzieci, nawet jeśli mają podobne diagnozy. To, co działa dla jednego dziecka z nadwrażliwością dotykową, może być zupełnie nieskuteczne, a nawet szkodliwe, dla drugiego. Gotowe szablony i uniwersalne zestawy ćwiczeń są w terapii integracji sensorycznej po prostu nieskuteczne. Tylko dogłębna diagnoza i spersonalizowany plan, uwzględniający specyficzne potrzeby, preferencje i reakcje dziecka, gwarantują postępy i komfort podczas sesji.

Co zawiera profesjonalny plan terapii integracji sensorycznej?
Cel ogólny: Dokąd zmierzamy w terapii?
W każdym planie terapii SI, który tworzę, zaczynamy od określenia celów ogólnych. Są to długoterminowe, szeroko zakrojone dążenia, które stanowią swoisty kierunkowskaz dla całej terapii. Nie są one mierzalne w krótkim czasie, ale wskazują główny obszar, w którym chcemy wspierać rozwój dziecka. To właśnie te cele pomagają nam pamiętać o nadrzędnym celu naszych działań.
- Poprawa zdolności samoregulacji emocjonalnej.
- Zwiększenie sprawności w zakresie motoryki dużej.
- Normalizacja przetwarzania bodźców sensorycznych.
- Rozwój umiejętności społecznych i komunikacyjnych.
Cele szczegółowe: Mapa drogowa sukcesu rozpisana na konkretne kroki
Aby osiągnąć cele ogólne, musimy je rozłożyć na mniejsze, bardziej konkretne i mierzalne kroki czyli cele szczegółowe. To one stanowią naszą "mapę drogową" i są przypisane do poszczególnych układów zmysłowych, które wymagają wsparcia. Dzięki nim możemy precyzyjnie monitorować postępy i dostosowywać terapię. Poniżej przedstawiam przykłady takich celów dla różnych układów.
-
Układ przedsionkowy (równowaga):
- Zwiększenie tolerancji na ruch obrotowy.
- Poprawa reakcji równoważnych podczas stania na jednej nodze.
- Rozwój koordynacji ruchowej w przestrzeni.
-
Układ proprioceptywny (czucie głębokie):
- Poprawa świadomości schematu ciała poprzez precyzyjne naśladowanie ruchów.
- Nabycie umiejętności stopniowania siły w codziennych czynnościach (np. rysowanie, podnoszenie przedmiotów).
- Zwiększenie poczucia bezpieczeństwa w swoim ciele.
-
Układ dotykowy:
- Zmniejszenie nadwrażliwości na określone faktury (np. piasek, trawa, ubrania).
- Poprawa różnicowania dotykowego (rozpoznawanie przedmiotów bez użycia wzroku).
- Zwiększenie komfortu podczas czynności pielęgnacyjnych.
-
Inne układy (wzrokowy, słuchowy, planowanie motoryczne):
- Poprawa koordynacji wzrokowo-ruchowej (np. podczas łapania piłki).
- Rozwój umiejętności planowania sekwencji ruchów (praksji), np. podczas ubierania się.
- Zwiększenie koncentracji uwagi w środowisku z wieloma bodźcami.
Metody i narzędzia: Jakimi sposobami będziemy realizować cele?
Plan terapii to nie tylko cele, ale także konkretne wskazówki dotyczące tego, jak będziemy je realizować. W tej części opisuję metody i narzędzia, czyli techniki terapeutyczne oraz specjalistyczny sprzęt (np. huśtawki, platformy, piłki, materiały o różnych fakturach), które będą wykorzystywane podczas sesji. Co ważne, zawsze uwzględniam też przykładowe ćwiczenia i zabawy, które są dostosowane do wieku, zainteresowań i możliwości dziecka, tak aby terapia była dla niego angażująca i przyjemna.
Przykładowy plan terapii SI: Od diagnozy do konkretnych ćwiczeń
Przypadek Jasia (5 lat): Nadreaktywność dotykowa i podreaktywność przedsionkowa
Pozwólcie, że przedstawię Wam fikcyjny przypadek Jasia, pięcioletniego chłopca, który zgłosił się do mnie na diagnozę. Jaś podczas wywiadu i obserwacji klinicznej wykazywał nadreaktywność dotykową (nie lubił metek w ubraniach, unikał brudzenia rąk, reagował płaczem na niespodziewany dotyk) oraz podreaktywność przedsionkową (szukał intensywnego ruchu, kręcił się w kółko, nie odczuwał zawrotów głowy, miał słabą równowagę). Na tej podstawie stworzyłam dla niego indywidualny plan terapii, którego fragmenty chcę Wam teraz pokazać.
Cel 1: Normalizacja pracy układu przedsionkowego Jak budować równowagę i pewność w ruchu?
Jednym z kluczowych celów dla Jasia było normalizowanie pracy układu przedsionkowego. Chodziło o to, aby jego układ nerwowy zaczął efektywniej przetwarzać informacje o ruchu, pozycji ciała w przestrzeni i równowadze. Dążyliśmy do tego, by Jaś czuł się pewniej w swoim ciele, lepiej kontrolował ruchy i czerpał radość z aktywności fizycznej, a nie tylko poszukiwał jej w sposób chaotyczny.
Przykładowe zabawy: Huśtawki, platformy, deskorolki i tory przeszkód
- Huśtanie się w hamaku lub na platformie: Zaczynaliśmy od delikatnego huśtania, stopniowo zwiększając intensywność i zakres ruchu. Huśtawki dostarczają intensywnych bodźców przedsionkowych, które pomagają w regulacji układu.
- Kręcenie na krześle obrotowym lub karuzeli: Kontrolowane kręcenie, z przerwami na obserwację reakcji Jasia, pomagało w desensytyzacji na ruch obrotowy i poprawiało przetwarzanie informacji przedsionkowych.
- Balansowanie na piłce terapeutycznej lub desce równoważnej: Ćwiczenia te wzmacniały mięśnie posturalne i rozwijały reakcje równoważne, co jest kluczowe dla stabilności ciała.
- Pokonywanie torów przeszkód: Tory z elementami wymagającymi wspinania się, skakania, przechodzenia przez tunele stymulowały układ przedsionkowy i proprioceptywny, jednocześnie rozwijając planowanie motoryczne.
Cel 2: Regulacja układu proprioceptywnego Jak nauczyć dziecko czuć swoje ciało i siłę?
Kolejnym ważnym celem była regulacja układu proprioceptywnego, czyli poprawa świadomości ciała Jasia, jego czucia głębokiego oraz umiejętności stopniowania siły. Dzieci z trudnościami w tym obszarze często nie wiedzą, gdzie kończy się ich ciało, mają problem z koordynacją i precyzją ruchów, a także z oceną, jak dużo siły należy użyć w danej sytuacji.
Przykładowe zabawy: Siłowanki, "kanapka" z poduszek, noszenie ciężarów i zawijanie w "naleśnik"
- Przepychanie ciężkich przedmiotów: Zabawy z pchaniem dużych pudeł, worków z piaskiem czy mebli (oczywiście pod kontrolą terapeuty) dostarczały silnych bodźców proprioceptywnych.
- "Walka" na poduszki: Kontrolowane siłowanie się z terapeutą lub wchodzenie w "kanapkę" z poduszek, gdzie dziecko czuje nacisk z każdej strony, pomagało w budowaniu świadomości ciała.
- "Zawijanie w naleśnik": Ciasne owijanie Jasia kocem lub grubym materiałem, z delikatnym uciskiem, działało uspokajająco i dostarczało intensywnych bodźców proprioceptywnych.
- Noszenie obciążonego plecaka: Wprowadzenie do codziennych aktywności noszenia plecaka z niewielkim obciążeniem (np. książkami) pomagało w regulacji układu proprioceptywnego w naturalny sposób.
- Ugniatanie mas plastycznych, ciastoliny: Aktywności wymagające użycia siły w dłoniach wspierały rozwój czucia głębokiego i precyzji ruchów.
Cel 3: Zmniejszenie nadwrażliwości dotykowej Jak oswoić świat faktur i konsystencji?
Dla Jasia, który wykazywał nadreaktywność dotykową, kluczowe było zmniejszenie tej nadwrażliwości. Chodziło o to, aby jego układ nerwowy zaczął tolerować różne faktury i konsystencje, a co za tym idzie, aby codzienne czynności, takie jak ubieranie się czy jedzenie, przestały być źródłem dyskomfortu.
Przykładowe zabawy: Ścieżki sensoryczne, zabawy masami plastycznymi, "magiczne pudełka"
- Zabawy z materiałami o różnej fakturze: Początkowo Jaś dotykał materiałów suchych i przyjemnych (np. futerko, jedwab), stopniowo wprowadzaliśmy piasek kinetyczny, ryż, groch, piankę do golenia. Celem było oswojenie się z różnorodnością bodźców.
- Masaże piłeczkami z wypustkami: Delikatne masaże ciała piłeczkami o różnej twardości pomagały w desensytyzacji i zwiększały tolerancję na dotyk.
- Malowanie palcami, zabawy w błocie (kontrolowane): Zachęcanie Jasia do brudzenia rąk, dotykania mokrych i lepkich substancji, w bezpiecznym i akceptującym środowisku, było istotne dla przełamywania awersji.
- Rozpoznawanie przedmiotów w "magicznym worku" bez kontroli wzroku: Ćwiczenie to rozwijało różnicowanie dotykowe, ucząc Jasia polegania na zmyśle dotyku.
Cel 4: Poprawa planowania motorycznego (praksji) Od pomysłu do płynnego ruchu
Ostatnim, ale równie ważnym celem dla Jasia była poprawa planowania motorycznego, czyli praksji. Jest to zdolność do wymyślania, planowania i wykonywania nowych, złożonych sekwencji ruchów. Dzieci z dyspraksją często wydają się niezdarne, mają trudności z naśladowaniem ruchów, nauką nowych czynności czy organizacją zabawy.
Przykładowe zabawy: Naśladowanie sekwencji ruchowych, budowanie z klocków według instrukcji
- Naśladowanie sekwencji ruchowych: Terapeuta pokazywał prostą sekwencję ruchów (np. podnieś ręce, klaśnij, dotknij kolana), a Jaś miał ją powtórzyć. Stopniowo zwiększaliśmy złożoność sekwencji.
- Budowanie z klocków według instrukcji lub wzoru: Zadania konstrukcyjne, które wymagały analizy wzoru i zaplanowania kolejnych kroków, wspierały rozwój praksji konstrukcyjnej.
- Zabawy z rymowankami i gestami: Łączenie słów z ruchem pomagało w koordynacji i zapamiętywaniu sekwencji.
- Gry ruchowe wymagające strategii: Proste gry, gdzie Jaś musiał zaplanować swoje ruchy, aby osiągnąć cel (np. przejść przez labirynt, ułożyć puzzle ruchowe).
Typowa sesja terapii SI: Nauka i zabawa krok po kroku
Zawsze staram się, aby sesja terapii integracji sensorycznej była dla dziecka bezpiecznym, angażującym i radosnym doświadczeniem. To nie jest "szkolenie", ale nauka poprzez zabawę, która ma na celu stymulowanie układu nerwowego w kontrolowany sposób. Typowa sesja trwa zazwyczaj 45-60 minut i ma swoją strukturę, która pomaga dziecku poczuć się komfortowo i czerpać maksimum korzyści.
Przywitanie i rozgrzewka: Budowanie relacji i wprowadzanie w świat zmysłów
Każdą sesję zaczynamy od serdecznego przywitania i krótkiej rozgrzewki. Ten etap służy nie tylko budowaniu relacji z dzieckiem i nawiązaniu z nim kontaktu, ale także delikatnemu wprowadzeniu w aktywności sensoryczne. Może to być swobodna zabawa, krótka rozmowa, czy proste ćwiczenia ruchowe, które pomogą dziecku poczuć się swobodnie w sali i przygotować jego ciało na dalsze aktywności. To czas na obserwację nastroju i energii dziecka, co pozwala mi na bieżąco dostosować plan na dany dzień.
Część główna: Realizacja celów z planu w formie atrakcyjnych aktywności
To serce każdej sesji. W tej części, poprzez różnorodne, angażujące i dostosowane do indywidualnych potrzeb dziecka zabawy sensoryczne, realizujemy cele szczegółowe z planu terapii. Terapia SI to nie zestaw sztywnych ćwiczeń, ale dynamiczny proces, w którym terapeuta jest przewodnikiem. Wykorzystujemy specjalistyczny sprzęt, ale przede wszystkim kreatywność i spontaniczność. Dziecko jest aktywne, często samo wybiera aktywności, a terapeuta subtelnie kieruje zabawą w taki sposób, by dostarczyć odpowiedniej stymulacji sensorycznej. Terapia odbywa się poprzez zabawę, co sprawia, że dzieci chętnie w niej uczestniczą i nie odczuwają jej jako obowiązku.
Wyciszenie: Jak uspokoić układ nerwowy po intensywnej stymulacji?
Po intensywnej stymulacji sensorycznej, niezwykle ważne jest, aby uspokoić układ nerwowy dziecka. Dlatego każda sesja kończy się fazą wyciszenia. Mogą to być spokojne zabawy z masami plastycznymi, czytanie książki, delikatne masaże, słuchanie relaksującej muzyki lub po prostu leżenie w hamaku. Celem jest pomóc dziecku zintegrować doświadczenia sensoryczne i opuścić salę terapeutyczną w stanie spokoju i równowagi. To także moment na podsumowanie sesji i pożegnanie.
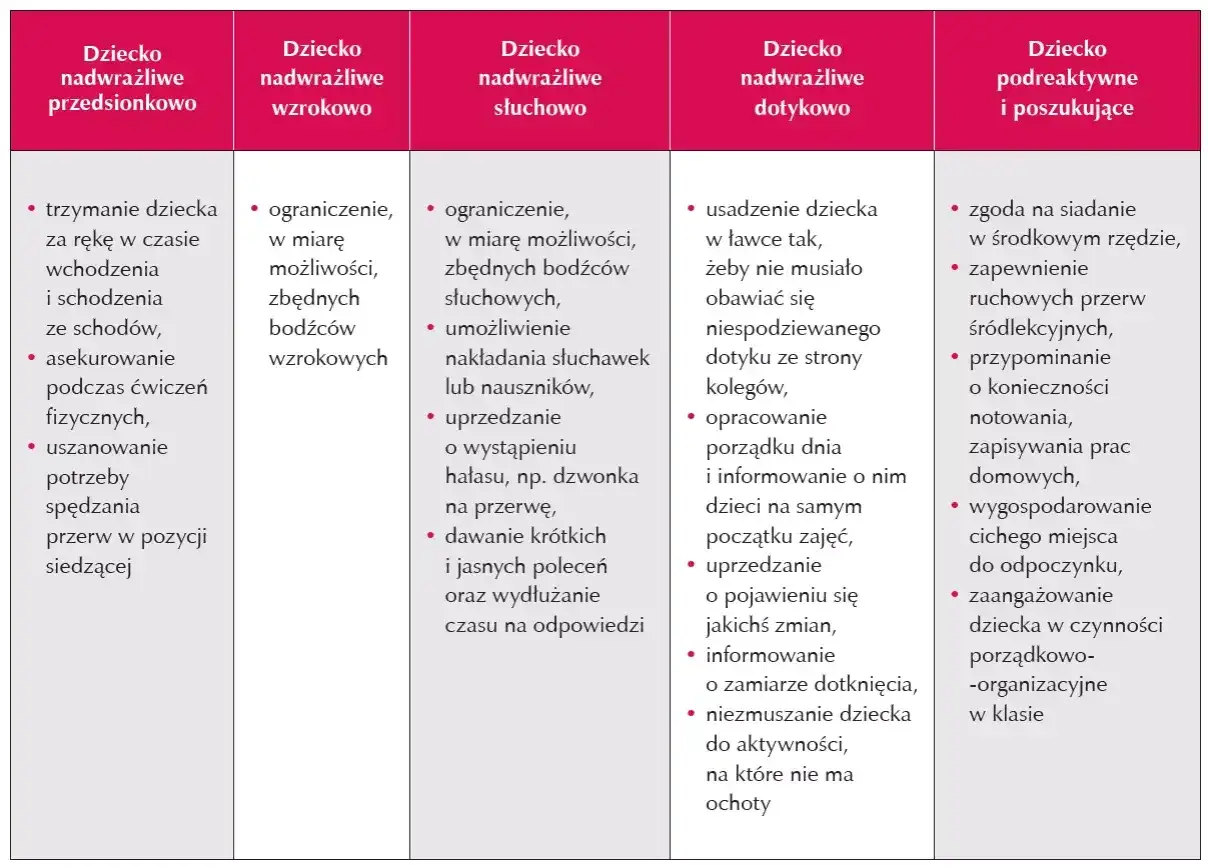
Rola rodzica: Czym jest „dieta sensoryczna” i jak ją wdrożyć w domu?
"Dieta sensoryczna" domowy plan działania wspierający terapię
Jako terapeuta zawsze podkreślam, że terapia w gabinecie to tylko część drogi. Kluczowym elementem wspierającym postępy jest tzw. „dieta sensoryczna”. To nie jest dieta w sensie żywieniowym, ale zindywidualizowany zestaw ćwiczeń i aktywności do regularnego wykonywania w domu, mający na celu dostarczenie układowi nerwowemu dziecka odpowiedniej stymulacji w ciągu dnia. Dieta sensoryczna jest zawsze ustalana przeze mnie w ścisłej współpracy z rodzicami, uwzględniając ich możliwości, harmonogram dnia dziecka i dostępne zasoby domowe. Jej celem jest utrzymanie optymalnego poziomu pobudzenia sensorycznego, co przekłada się na lepsze funkcjonowanie dziecka w różnych sytuacjach.Przykłady aktywności do wplecenia w codzienny harmonogram
Dieta sensoryczna powinna być elastyczna i łatwa do wplecenia w codzienne życie. Oto kilka przykładów aktywności, które często rekomenduję, bazując na potrzebach dziecka:
- Aktywności proprioceptywne: Codzienne "siłowanki" z rodzicem, noszenie plecaka z książkami do szkoły/przedszkola, pomaganie w noszeniu zakupów, ugniatanie ciasta na pierogi, zabawy w "naleśnik" (owijanie kocem), pompki przy ścianie.
- Aktywności przedsionkowe: Huśtanie się na huśtawce w ogrodzie lub na placu zabaw, kręcenie się na krześle obrotowym (kontrolowane), skakanie na trampolinie, zabawy na karuzeli, jazda na rowerze lub hulajnodze.
- Aktywności dotykowe: Zabawy w piaskownicy, z piaskiem kinetycznym, ryżem, grochem, pianką do golenia, malowanie palcami, masaże dłoni i stóp szczotką sensoryczną, zabawy sensoryczne w wannie (np. z gąbkami o różnej fakturze).
- Aktywności wymagające planowania motorycznego: Układanie klocków według wzoru, budowanie z Lego, pomaganie w prostych czynnościach domowych wymagających sekwencji ruchów (np. nakrywanie do stołu), zabawy w naśladowanie ruchów.
Jakich błędów unikać, realizując zalecenia terapeuty w domu?
Wdrażając dietę sensoryczną w domu, rodzice mogą napotkać pewne wyzwania. Z mojego doświadczenia wynika, że warto unikać kilku typowych błędów:
- Brak konsekwencji: Regularność jest kluczowa. Sporadyczne wykonywanie aktywności nie przyniesie oczekiwanych rezultatów. Dieta sensoryczna to codzienny "posiłek" dla układu nerwowego.
- Ignorowanie sygnałów dziecka: Dziecko najlepiej wie, co jest dla niego dobre. Jeśli reaguje oporem, złością lub zmęczeniem, należy to uszanować i skonsultować z terapeutą. Nie wolno forsować aktywności na siłę.
- Nadmierne forsowanie: Więcej nie zawsze znaczy lepiej. Zbyt intensywna lub zbyt długa stymulacja może prowadzić do przestymulowania i pogorszenia funkcjonowania dziecka. Trzymajmy się zaleceń terapeuty.
- Brak konsultacji z terapeutą: Dieta sensoryczna powinna być modyfikowana wraz z postępami dziecka. Regularne rozmowy z terapeutą są niezbędne, aby dostosować plan do zmieniających się potrzeb.
- Traktowanie diety jako kary: Aktywności powinny być przedstawiane jako zabawa i forma wsparcia, a nie jako obowiązek czy kara za "złe" zachowanie.
Jak oceniać postępy dziecka w terapii SI?
Obserwacja w domu i przedszkolu: Na co zwracać uwagę?
Ocena postępów w terapii integracji sensorycznej to proces ciągły, który opiera się na współpracy terapeuty z rodzicami i opiekunami. Jako terapeuta zawsze zachęcam rodziców, aby byli uważnymi obserwatorami swoich dzieci w codziennych sytuacjach. Na co zwracać uwagę? Przede wszystkim na zmiany w zachowaniu: czy dziecko lepiej radzi sobie z frustracją, czy jest mniej impulsywne, czy łatwiej nawiązuje kontakty z rówieśnikami. Ważne są także zmiany w funkcjonowaniu motorycznym: czy poprawiła się koordynacja, równowaga, czy ruchy stały się bardziej płynne. Zwracamy uwagę na tolerancję na bodźce sensoryczne czy dziecko lepiej znosi dotyk, hałas, nowe faktury. Warto również rozmawiać z wychowawcami w przedszkolu lub nauczycielami w szkole, ponieważ ich obserwacje w grupie rówieśniczej są niezwykle cenne.
Rola rediagnozy: Kiedy i dlaczego weryfikujemy plan terapii?
Oprócz bieżącej obserwacji, kluczowym elementem oceny postępów jest rediagnoza. Zalecam przeprowadzenie jej co około pół roku. Rediagnoza to formalna ocena, która pozwala na obiektywne zmierzenie zmian w profilu sensorycznym dziecka. Wykonuję ją, powtarzając część testów i obserwacji klinicznych z początkowej diagnozy. Dzięki temu możemy porównać wyniki, zobaczyć, które obszary uległy poprawie, a które nadal wymagają wsparcia. Na podstawie rediagnozy weryfikujemy i modyfikujemy plan terapii, dostosowując cele i metody do aktualnych potrzeb i osiągnięć dziecka. To gwarantuje, że terapia jest zawsze efektywna i celowana.
Przeczytaj również: Guma sensoryczna: 100% rozwoju, 0% nudy? Pomysły na zabawy!
Cierpliwość i zaufanie: Zrozumienie tempa rozwoju Twojego dziecka
Na koniec chciałabym podkreślić, że terapia integracji sensorycznej to proces, który wymaga cierpliwości i zaufania. Każde dziecko rozwija się w swoim własnym tempie, a efekty terapii mogą być widoczne stopniowo. Czasem zmiany są subtelne i wymagają uważnej obserwacji, innym razem są spektakularne. Ważne jest, aby nie porównywać swojego dziecka z innymi i dać mu przestrzeń na rozwój. Zaufanie do terapeuty, konsekwencja w działaniu i pozytywne nastawienie rodziców to ogromne wsparcie dla dziecka w tej drodze. Pamiętajmy, że celem jest nie tylko "naprawienie" trudności, ale przede wszystkim wspieranie dziecka w budowaniu poczucia kompetencji i radości z odkrywania świata zmysłów.

